Dalam otolaryngology, penyakit tekak dianggap sebagai patologi yang paling biasa didiagnosis. Ini terpakai kepada pesakit kanak-kanak dan dewasa. Kebanyakan kes penyakit akut direkodkan pada musim sejuk, bagaimanapun, dalam beberapa kes, prosesnya menjadi kronik, dan oleh itu gejala hampir tetap.
 Tonsilitis akan dipanggil kronik jika terdapat proses keradangan pada tonsil, dan gejala muncul dari semasa ke semasa. Di bawah pengaruh beberapa faktor yang memprovokasi, keterukan patologi berlaku, yang disertai dengan peningkatan intensiti gejala.
Tonsilitis akan dipanggil kronik jika terdapat proses keradangan pada tonsil, dan gejala muncul dari semasa ke semasa. Di bawah pengaruh beberapa faktor yang memprovokasi, keterukan patologi berlaku, yang disertai dengan peningkatan intensiti gejala.
Palatine dan tonsil lain melakukan fungsi perlindungan, kerana ia adalah struktur limfoid dan sebahagian daripada sistem imun. Serangan mikroorganisma patogen yang kerap terhadap latar belakang imuniti yang lemah membawa kepada perkembangan tonsilitis akut, diikuti dengan peralihan kepada bentuk kronik.
Risiko untuk mengembangkan jenis penyakit kronik meningkat dengan penurunan daya tahan badan selepas mengalami penyakit berjangkit (campak, selesema, demam merah), dengan hipotermia atau penyakit kronik yang memburuk.
Terutama selalunya bentuk kronik direkodkan apabila jangkitan merebak dari fokus dalam nasofaring (sinusitis) atau rongga mulut (karies).
Di samping itu, kronik diperhatikan dengan rawatan yang tidak betul terhadap proses akut, apabila terapi antibiotik yang tidak mencukupi ditetapkan.
Preskripsi antibiotik perlu dilakukan secara eksklusif oleh doktor berdasarkan keputusan antibiogram.
Daripada faktor predisposisi, perlu diperhatikan:
- pelanggaran pernafasan hidung dengan poliposis, adenoid, anomali struktur dan kelengkungan septum;
- kebersihan mulut yang tidak mencukupi;
- sistem kurungan yang salah dipilih.
Penyakit tekak ENT yang melibatkan tonsil dikelaskan kepada:
- bentuk mudah di mana gejala sifat tempatan diperhatikan dalam bentuk pembengkakan membran mukus, penebalan gerbang, jisim purulen dan palam muncul di celah. Juga, palpasi nodus limfa serantau mendedahkan limfadenitis (nodus limfa yang diperbesar, bengkak, menyakitkan);
- peringkat toksik-alahan 1, apabila, sebagai tambahan kepada manifestasi tempatan, keletihan yang cepat, rasa tidak sihat, demam gred rendah berkala dan pening dicatatkan. Kadang-kadang seseorang mungkin melihat arthralgia dan sakit jantung, yang menunjukkan pemburukan proses berjangkit dan keradangan. Perlu diingat bahawa tanda-tanda klinikal dari jantung tidak menyebabkan perubahan dalam elektrokardiogram;
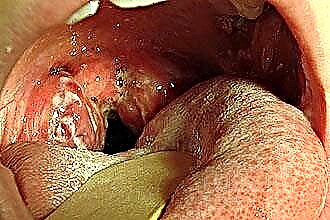
- peringkat toksik-alahan 2, di mana perubahan dalam ECG direkodkan, pelanggaran irama jantung dan hipertermia subfebril yang berterusan dikesan. Di samping itu, patologi dicirikan oleh gangguan fungsi alat osteoartikular, buah pinggang dan hati. Dalam tempoh ini, risiko pemburukan faringitis, berlakunya abses paratonsillar, pembentukan kecacatan jantung, perkembangan penyakit berjangkit lain, rematik dan keadaan septik meningkat. Sepsis disebabkan oleh penghijrahan mikroorganisma patogen di sepanjang aliran darah, yang mempredisposisikan kemunculan fokus berjangkit jauh.
Secara gejala, penyakit kronik tidak menunjukkan diri mereka dengan gejala yang jelas. Seseorang mungkin terganggu dengan menggelitik, menggaru di kerongkong, kehadiran benjolan di oropharynx, kekeringan dan bau yang tidak menyenangkan. Selepas setiap pemburukan tonsillitis, peningkatan keadaan berlaku dengan sangat perlahan, disertai dengan pemeliharaan keadaan subfebril dan rasa tidak enak badan.
Eksaserbasi dalam bentuk mudah direkodkan sehingga tiga kali setahun, dan dalam kes alahan toksik - lebih kerap, predisposisi pembentukan abses paratonsillar dan penyebaran keradangan ke tisu sihat bersebelahan (laringitis). Pesakit mengadu hiperthermia subfebril dan kelemahan berterusan.
Dengan penyakit kronik tekak, tonsil menjadi tumpuan jangkitan, dari mana mikrob merebak ke seluruh badan. Oleh itu:
- mengurangkan pertahanan imun;
- kolagenosa diperhatikan (dermatomyositis, periarteritis, lupus, scleroderma);
- penyakit kulit berkembang (ekzema, dermatitis, psoriasis);
- hujung saraf terjejas (sciatica);
- proses autoimun berkembang (vaskulitis, purpura thrombocytopenic);
Diagnosis penyakit tekak termasuk pengumpulan maklumat anamnesis (sakit tekak yang kerap), pemeriksaan oleh pakar otolaryngologi dan kajian tambahan.
Dengan pharyngoscopy, apabila tekak diperiksa, penyakit itu menunjukkan dirinya sebagai kemerahan membran mukus, penebalan, serta bengkak lengkungan. Pada kanak-kanak, longgar tisu kelenjar sering dijumpai. Pelepasan purulen dengan bau yang tidak menyenangkan terkumpul di lacunae. Palpasi nodus limfa serantau mendedahkan limfadenitis (pembesaran, edema, kesakitan nodus limfa).
Faringitis
Antara patologi saluran pernafasan atas, faringitis dianggap paling biasa. Sebelum ini, proses akut berakhir dengan pemulihan dan tidak membawa kepada komplikasi. Pada masa kini, pesakit dengan penyakit kronik semakin beralih kepada pakar otolaryngolog. Dalam kes ini, laring terdedah kepada pendedahan yang berpanjangan kepada agen berjangkit, yang menjejaskan kegigihan keradangan.
Apabila sakit tekak disyaki, peringkat kronik boleh mengambil beberapa bentuk:
- catarrhal, yang tidak dicirikan oleh gambaran klinikal yang jelas;
- hipertropik, yang dicirikan oleh percambahan membran mukus dan rabung;
- atropik, apabila atrofi membran mukus dinding pharyngeal posterior berlaku, yang secara signifikan mengganggu fungsinya.
Kadang-kadang terdapat bentuk campuran, di mana beberapa bahagian laring mengalami hipertrofi, sementara yang lain telah mengalami atrofi, yang ditunjukkan oleh gejala yang tidak jelas.
Sebab-sebab yang mencetuskan kronisasi proses patologi termasuk patogen virus (parainfluenza, adenovirus, rhinovirus) yang berterusan untuk masa yang lama dalam membran mukus. Dengan jangkitan yang kerap, pertahanan imun menjadi berkurangan sehingga tidak dapat menahan jangkitan streptokokus atau staphylococci.
Akibatnya, walaupun sedikit hipotermia atau minuman sejuk boleh mencetuskan penyakit yang semakin teruk. Penyakit ini menjadi kronik terhadap latar belakang:
- merokok;
- alkoholisme;
- penyedutan udara tercemar (asap, bahaya pekerjaan);
- kekurangan imunodefisiensi dalam patologi kronik yang teruk;
- adenoid pada kanak-kanak;
 fokus berjangkit yang terletak berdekatan (karies, sinusitis).
fokus berjangkit yang terletak berdekatan (karies, sinusitis).
Perlu diingat bahawa keradangan kronik adalah mungkin dengan penyakit refluks gastroesophageal, apabila makanan dibuang, merengsakan membran mukus.
Peruntukkan perubahan berurutan dalam membran mukus, mulai dari gejala catarrhal, berakhir dengan atrofi.
Bentuk catarrhal sering diperhatikan pada perokok, serta dengan tindakan negatif faktor pekerjaan. Dengan pendaraban mikrob dan pembebasan bahan toksik, penampilan bengkak dan kemerahan tisu diperhatikan. Plak daripada sel mati dan mikroorganisma patogen boleh terbentuk di permukaan.
Pada masa akan datang, terdapat pengumpulan besar lendir pada membran mukus, yang sukar untuk batuk. Peringkat berbutir dianggap paling berbahaya dari segi penyebaran jangkitan.
| peringkat | simptom | Gambar dengan pharyngoscopy |
|---|---|---|
| Catarrhal | Ketidakselesaan, kekeringan, menggelitik, menggelitik orofaringeal, sakit apabila menelan, rasa ketulan | Hiperemia dinding pharyngeal posterior yang tidak jelas, sedikit penebalan, pembengkakan membran mukus, kehadiran lendir tebal, yang menjadi lebih cair semasa pemburukan. Dalam sesetengah kes, uvula dan lengkungan memperoleh penampilan edematous dan hiperemik. |
| Berbutir | Muntah, terbakar, batuk teruk. | Nodul merah (butiran) divisualisasikan pada dinding, palam muncul di tonsil, saraf trigeminal dijengkelkan oleh kelompok granulosa, dan folikel diperbesarkan. |
| Hipertropik | Ketidakselesaan, rasa ketulan, kesukaran menelan, pengaliran lendir dari nasofaring, batuk kering yang kerap, bau yang tidak menyenangkan. | Pada dinding edematous, hiperemik, lendir purulen terletak, dinding laring dan rabung sisi gerbang dipadatkan. Pelepasan purulen boleh membentuk kerak, dan butiran secara beransur-ansur meningkat, mencetuskan peralihan ke peringkat atropik. |
| Atropik | Kekeringan, peluh dalam orofarinks, rasa ketulan, kehadiran kerak, batuk, sakit apabila menelan. | Perubahan sklerotik dalam mukosa, serta submukosa dinding pharyngeal dan struktur limfoid. Lendir tebal dengan komponen purulen terkumpul, membentuk kerak padat. Dinding menjadi menipis, pucat, lacquered, di mana kapal rapuh divisualisasikan. |
Pada peringkat hipertrofik, pemadatan tisu diperhatikan. Dengan atrofi mukosa, kerak terbentuk, yang boleh dilepaskan apabila batuk. Juga, nodus limfa yang membesar dan menyakitkan pada palpasi dikesan.
Penyakit pada kanak-kanak berlalu dalam bentuk catarrhal, tanpa menyebabkan gejala klinikal tanpa pemburukan.
Pada orang dewasa, penyakit ini menunjukkan dirinya:
- peluh yang tidak terungkap;
- rembesan likat kecil;
- kehadiran benjolan di oropharynx;
- loya, tersedak apabila batuk;
- kekeringan, kerengsaan membran mukus apabila menyedut udara sejuk;
- batuk yang jarang berlaku;
- limfadenitis serantau;
- peningkatan manifestasi pada waktu pagi.
Komplikasi diwakili oleh penyebaran keradangan ke organ sekeliling dengan perkembangan tracheitis, bronkitis atau otitis media. Pada orang dewasa, terdapat risiko peralihan bentuk catarrhal kepada hipertrofik dan atropik, mengganggu fungsi pharynx. Kerosakan bersamaan pada tiub Eustachian membawa kepada penurunan fungsi pendengaran.
Dalam diagnosis, analisis maklumat anamnestic, pharyngoscopy, laryngoscopy dan ujian makmal (ujian darah, smear) digunakan.
Pharyngomycosis
 Pembentukan fokus keradangan yang disebabkan oleh jangkitan kulat dipanggil pharyngomycosis. Baru-baru ini, pakar otolaryngologi telah mencatatkan pertumbuhan jangkitan kulat pada orofarinks. Dalam kebanyakan kes, pharyngomycosis digabungkan dengan stomatitis, gingivitis, atau cheilitis.
Pembentukan fokus keradangan yang disebabkan oleh jangkitan kulat dipanggil pharyngomycosis. Baru-baru ini, pakar otolaryngologi telah mencatatkan pertumbuhan jangkitan kulat pada orofarinks. Dalam kebanyakan kes, pharyngomycosis digabungkan dengan stomatitis, gingivitis, atau cheilitis.
Perlu diingatkan bahawa jangkitan kulat berlangsung lebih teruk daripada keradangan bakteria dan kurang responsif terhadap terapi. Penyebab perkembangan penyakit ini boleh:
- kulat candida seperti yis, yang menyebabkan sariawan, kandidiasis kulit dan alat kelamin;
- acuan (5%).
Pengaktifan dan pembiakan jangkitan kulat dicatatkan terhadap latar belakang kekurangan imun dalam HIV, selsema yang kerap, batuk kering, atau patologi bersamaan yang teruk (hipotiroidisme, diabetes). Di samping itu, kursus terapi antibiotik yang salah, yang melebihi dos dan tempoh yang disyorkan, harus dikaitkan dengan faktor predisposisi. Juga, pharyngomycosis digalakkan oleh penggunaan hormon, ubat kemoterapi dan gigi palsu yang boleh ditanggalkan secara berpanjangan.
Terdapat beberapa bentuk penyakit:
- pseudomembranous, dengan mekar putih pada permukaan orofarinks;
- erythematous, dicirikan oleh kawasan hiperemik dengan permukaan mukosa licin dan bervarnis;
- hiperplastik - ditunjukkan oleh pembentukan plak keputihan, yang sukar dipisahkan dari membran mukus, meninggalkan luka berdarah;
- erosif-ulseratif, apabila ulser hanya menjejaskan lapisan permukaan.
Secara simpatik, penyakit ini menampakkan dirinya sebagai sensasi yang tidak selesa dalam bentuk peluh, pembakaran, kekeringan dan menggelitik di orofarinks. Kesakitan tidak begitu ketara, ia meningkat dengan pengambilan makanan, terutamanya jeruk dan rempah ratus.
Sensasi yang menyakitkan boleh merebak ke kawasan telinga dan leher. Limfadenitis dan kemerosotan keadaan umum (demam, malaise teruk, cephalalgia, pening) juga diperhatikan.
Untuk kursus kronik pharyngomycosis, eksaserbasi adalah ciri lebih kerap 10 kali setahun. Kronisasi difasilitasi oleh rawatan yang tidak betul pada peringkat akut. Terdapat juga risiko retropharyngeal, abses paratonsillar dan sepsis kulat, yang membawa kepada kemunculan fokus berjangkit dalam organ dalaman.
Dalam diagnosis, adalah penting untuk mengkaji secara terperinci data anamnesis (kursus antibakteria, hormon, ubat imunosupresif sebelumnya).
Pharyngoscopy mendedahkan bengkak dan filem pada membran mukus. Kawasan jangkitan kulat disetempat pada kelenjar dan dinding pharyngeal posterior dengan kemungkinan merebak ke lidah, laring dan esofagus. Apabila dijangkiti kulat candida, plak mempunyai warna keputihan, watak curdled dan mudah dikeluarkan dari permukaan. Membran mukus adalah hiperemik, di kawasan dengan ulser.
Jika acuan adalah punca pharyngomycosis, filem kekuningan sukar dikeluarkan, meninggalkan permukaan berdarah. Dalam diagnosis pembezaan, patologi harus dibezakan daripada difteria. Juga, pharyngoscopy mendedahkan kemerahan membran mukus yang tidak sekata, penebalan penggelek terhadap latar belakang perubahan atropik, dan kapal divisualisasikan.
Analisis makmal (kaedah mikroskop dan kultur) dianggap sebagai penentu dalam diagnosis. Pemeriksaan smear memungkinkan untuk mengesahkan asal kulat penyakit dan untuk menubuhkan sensitiviti mikroorganisma patogen kepada ubat-ubatan.
Tumor benigna
Di antara neoplasma benigna dengan penyetempatan di tekak, adalah bernilai menonjolkan adenoma, fibroma, papilloma, pembentukan sista, lipoma dan teratoma. Faktor predisposisi termasuk merokok, penyalahgunaan alkohol, penyedutan habuk, kebersihan yang tidak betul, serta penyakit berjangkit dan keradangan kronik pada orofarinks dan nasofaring.
Daripada gejala klinikal, perlu diperhatikan:
 peluh;
peluh;- ketulan di kerongkong;
- kesukaran bernafas;
- suara sengau
Diagnosis ditubuhkan berdasarkan tanda-tanda klinikal dan pemeriksaan oropharynx dengan pharyngoscopy. Untuk menilai kelaziman proses onkologi, rhinoskopi, otoskopi, radiografi, pengiraan dan pengimejan resonans magnetik ditetapkan. Untuk mengetahui komposisi selular tumor, biopsi dilakukan.
Diagnosis pembezaan dijalankan antara tumor malignan, skleroma dan limfogranulomatosis.
Kanser tekak
Mengikut komposisi selular tumor malignan, karsinoma, limfoepithelioma, sitoblastoma, dan juga reticucytoma diasingkan. Tumor dicirikan oleh pertumbuhan pesat dan metastasis, apabila foci malignan terbentuk di organ yang jauh.
Kesukaran pengesanan awal neoplasma patologi di tekak adalah disebabkan oleh ketiadaan tanda klinikal pada peringkat awal.
Dengan perkembangan, penyakit itu menampakkan dirinya sebagai sensasi unsur asing dalam orofarinks, tercekik, kesukaran menelan dan sakit. Sesetengah kawasan tekak juga mungkin kebas.
Sebagai tambahan kepada gejala tempatan, manifestasi umum diperhatikan. Ini termasuk cephalalgia, kelesuan teruk, selera makan berkurangan, penurunan berat badan, keletihan dan kulit pucat. Apabila proses malignan merebak ke saluran darah, pendarahan mungkin berlaku.Pendengaran juga mungkin berkurangan - dengan kerosakan pada tiub Eustachian, yang membawa kepada perkembangan otitis media kronik.
Kekalahan nasofaring menjejaskan penampilan proses keradangan dalam sinus paranasal (sinusitis). Jika tumor dicederakan oleh makanan pepejal atau mengalami pereputan pada peringkat 3, 4, risiko bau yang tidak menyenangkan dan darah dalam air liur meningkat.
Diagnosis termasuk analisis anamnestik, pemeriksaan fizikal, faringoskopi, dan analisis histologi. Untuk mengesan metastasis, radiografi, endoskopik, teknik ultrasound, serta pengiraan dan pengimejan resonans magnetik ditetapkan.
Apakah penyakit tekak, kami telah selesaikan. Akhirnya, perlu diperhatikan bahawa rawatan yang betul untuk proses patologi akut menghalang perkembangan penyakit kronik.


 fokus berjangkit yang terletak berdekatan (karies, sinusitis).
fokus berjangkit yang terletak berdekatan (karies, sinusitis). peluh;
peluh;