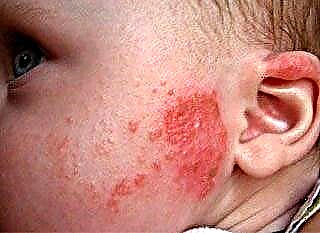
Sebagai tindak balas kepada proses patologi umum atau tempatan di dalam badan, kanak-kanak itu sering meradang nodus limfa di belakang telinga, di kawasan parotid dan di leher. Sekiranya tindak balas keradangan disahkan, limfadenitis didiagnosis, rawatannya bergantung pada peringkat proses, jenis penyakit utama, tahap mabuk, dll. Walau bagaimanapun, jika nodus limfa di belakang telinga kanak-kanak diperbesarkan disebabkan oleh jangkitan virus limfotropik, yang termasuk virus herpes, mononucleosis berjangkit, adenovirus dan sitomegalovirus, terapi ubat selalunya tidak diperlukan.
Punca pembesaran dan keradangan nodus limfa di belakang telinga
 Peningkatan benjolan di belakang telinga paling kerap menjadi manifestasi tindak balas terhadap proses yang berlaku di nasofaring dan rongga mulut. Jadi, sebagai contoh, jika ujian darah am tidak menunjukkan keabnormalan, keadaan kanak-kanak adalah normal, "benjolan" di belakang telinga tidak menyakitkan, dan nod yang tersisa dalam sistem limfa tidak diperbesarkan, terdapat kebarangkalian tinggi bahawa gigi sedang dipotong. Dalam kes ini, tiada rawatan khas diperlukan.
Peningkatan benjolan di belakang telinga paling kerap menjadi manifestasi tindak balas terhadap proses yang berlaku di nasofaring dan rongga mulut. Jadi, sebagai contoh, jika ujian darah am tidak menunjukkan keabnormalan, keadaan kanak-kanak adalah normal, "benjolan" di belakang telinga tidak menyakitkan, dan nod yang tersisa dalam sistem limfa tidak diperbesarkan, terdapat kebarangkalian tinggi bahawa gigi sedang dipotong. Dalam kes ini, tiada rawatan khas diperlukan.
Walau bagaimanapun, adalah perlu untuk membezakan dengan jelas antara konsep "pembesaran" dan "keradangan" nodus limfa (nodus limfa) di belakang telinga kanak-kanak.
Pada zaman kanak-kanak, pembesaran "benjolan" yang tidak menyakitkan dikesan dengan kerap (kadang-kadang beberapa kali setahun) dan selalunya tidak memerlukan tindak balas perubatan segera. Selepas pelbagai penyakit virus nasofaring, sistem limfa semestinya akan bertindak balas dengan meningkatkan saiz nodul dalam kumpulan limfa yang jarak rapat (serviks, submandibular kadang-kadang - parotid).
Dan walaupun saiz yang meningkat mungkin berterusan selama sebulan lagi selepas menyembuhkan penyakit yang mendasari, ini dengan sendirinya bukanlah tanda proses keradangan yang berbahaya.
Jika nodus limfa kanak-kanak meradang dan sakit di belakang telinga, keperluan mendesak untuk berunding dengan doktor yang akan merawat penyakit utama dan mencegah kemungkinan penyebaran proses keradangan. Tidak setiap peningkatan dalam "stesen" nod penapisan membawa kepada keradangannya. Walau bagaimanapun, hanya doktor yang boleh mendiagnosis keadaan sistem limfa periferal berdasarkan ujian darah am.
Keradangan berbeza daripada pembesaran nod mudah:
- sakit (kedua-duanya berterusan dan apabila disentuh),
- kemerahan (kebiruan) kulit di atas "benjolan",
- peningkatan suhu di kawasan yang terjejas,
 bengkak pesat nod pada siang hari.
bengkak pesat nod pada siang hari.
Perubahan suhu kulit di atas "benjolan" berubah dengan jangkitan bakteria dan, sebagai peraturan, tidak berubah dengan virus.
Sakit di belakang telinga "benjolan" mungkin menunjukkan tindak balas kepada otitis media, sakit tekak, selsema, selesema, tonsillitis kronik, jangkitan kanak-kanak (demam merah, difteria), penyakit kulit. Pada masa yang sama, fakta tindak balas yang menyakitkan sistem limfa tidak mencukupi untuk diagnosis. Untuk menentukan dengan tepat punca keradangan kelenjar getah bening di belakang telinga (telinga) pada kanak-kanak, keseluruhan kompleks gejala diambil kira.
Jangkitan adenovirus ditunjukkan oleh kesesakan hidung, konjunktivitis, dan sakit tekak. Rubella dan campak disertai dengan ruam kulit yang khas. Dengan mononukleosis berjangkit, limpa dan hati membesar, dan semua kumpulan limfa membengkak. Sentuhan tidak sengaja dengan haiwan peliharaan (terutama kucing) boleh menyebabkan penyakit calar kucing, di mana kumpulan nodus limfa yang berkhidmat di kawasan yang tercalar menjadi meradang akibat jangkitan bakteria. Dalam kes ini, orang sakit mengambil kursus antibiotik selama 10-14 hari. Dengan penyakit virus di leher dan kepala, mungkin terdapat peningkatan berganda dalam nod "buckshot" subkutaneus yang kecil.
Penyakit yang berkaitan dengan potensi penyebab perubahan dalam keadaan nodus limfa boleh dibahagikan secara bersyarat kepada:
- imun (reumatik, lupus erythematosus, dll.),
- berjangkit (contohnya, mononukleosis),
- ketumbuhan.
Limfadenitis khusus mengikut sifat gambar klinikal adalah daripada jenis berikut:
- Tuberkulosis. Ia dicirikan oleh penglibatan beberapa nod pada kedua-dua belah pihak, yang dipateri ke dalam pembentukan padat berketul-ketul. Proses ini mungkin disertai dengan pembebasan nanah atau jisim curdled yang melanggar integriti kapsul.
- Actinomycotic. Ia dicirikan oleh proses keradangan yang perlahan, yang melepasi dari nodul ke tisu sekitarnya. Ia disertai dengan penipisan dan perubahan warna kulit di atas "benjolan". Salah satu tanda yang mungkin adalah pembentukan fistula dengan jalan keluar ke luar.
- Bubonik. Ia berlaku dengan tularemia dan dicirikan oleh peningkatan saiz pembentukan nodular sehingga 3-5 cm, pematerian dengan tisu asas, suppuration bubo dan pembentukan fistula dengan pelepasan purulen.
Memantau keadaan sistem limfa dan rawatan
Proses membentuk imuniti pada orang dewasa dan kanak-kanak berbeza dalam tahap aktiviti, oleh itu, tindak balasnya sistem limfa kanak-kanak pada proses berjangkit adalah fenomena biasa dan dijangka yang paling kerap tidak memerlukan campur tangan terapeutik yang berasingan.
sistem limfa kanak-kanak pada proses berjangkit adalah fenomena biasa dan dijangka yang paling kerap tidak memerlukan campur tangan terapeutik yang berasingan.
Walau bagaimanapun, dalam kes keradangan nodus limfa di belakang telinga, kanak-kanak itu ditetapkan rawatan, sambil membantu doktor menentukan apa yang perlu dilakukan jika nodus limfa meradang, ujian darah am boleh dilakukan dengan segera sebelum mengambilnya. Sekiranya tiada patologi, untuk memantau keadaan sistem limfa, ujian darah sedemikian (dengan formula leukosit yang terdapat di dalamnya) cukup untuk dilakukan dua kali setahun.
Secara umum, rawatan semua limfadenitis sekunder dikaitkan dengan melegakan proses berjangkit dan keradangan dan dengan menyingkirkan penyakit yang membawa kepada penyebaran patologi virus, bakteria, kulat atau tumor.
Dengan kejayaan menyembuhkan penyakit virus, walaupun dengan pemeliharaan saiz nod yang tidak menyakitkan (dan jika tiada tanda-tanda suppuration lain), rawatan pembentukan limfa paling kerap tidak ditetapkan. Dalam tempoh dua minggu hingga sebulan, nod belakang telinga biasanya kembali normal dengan sendirinya. Dalam kes ini, "benjolan" di belakang telinga mungkin tidak mempunyai masa untuk hilang sepenuhnya apabila penyakit virus yang mendasari berulang atau apabila yang baru muncul di kawasan perkhidmatan kumpulan limfo ini. Situasi adalah mungkin apabila pembesaran nod pertama kali menjadi akibat daripada jangkitan virus, dan selepas itu - tindak balas kepada gigi yang meletus. Iaitu, dua sebab yang berbeza secara bergantian membawa kepada kesan yang sama, bagaimanapun, dalam kedua-dua kes ini, rawatan "benjolan" limfa secara langsung (contohnya, dengan menggunakan salap) tidak dijalankan.
Dalam limfadenitis nonspesifik serous kronik dan akut, terapi konservatif digunakan:
- antibiotik (penisilin separa sintetik, sefalosporin, makrolida),
- agen desensitisasi,
- haba kering
- memampatkan dengan salap Vishnevsky,
- UHF,
- imunostimulan dan vitamin.
Sekiranya tiada kesan terapeutik dengan rawatan konservatif atau apabila limfadenitis berkembang menjadi fasa purulen, kanak-kanak dimasukkan ke hospital untuk pembukaan kecemasan suppuration, saliran dan sanitasi tumpuan.
Dengan limfadenitis necrotizing, pelbagai kaedah untuk mengeluarkan fokus keradangan digunakan. Dalam tempoh selepas operasi, detoksifikasi kompleks dan rawatan anti-radang dilakukan.

 bengkak pesat nod pada siang hari.
bengkak pesat nod pada siang hari.